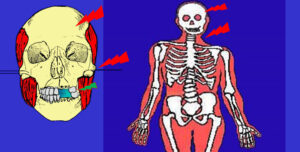
Malattia di Meniere o Sindrome di Meniere
Videointervista sul razionale del trattamento attuato dal Dr. Bernkopf
Indice:
- 1. Che cos’è la Malattia di Meniere
- 2. Malattia di Meniere: i sintomi
- 3. Malattia di Meniere: quali sono le cause e cosa provoca la sindrome di Meniere?
- 4. Come si vive con la Sindrome di Meniere?
- 5. Malattia di Meniere Terapia
- 6. Meniere e Disfunzioni dell’Articolazione Temporo Mandibolare (ATM)
- 7. L’approccio odontoiatrico-occlusale
- 8. Malattia di Meniere e Emicrania, Vertigini e Cefalea
- 9. Malocclusione-Disfunzione Temporo Mandibolari e Vertigine
- 10. Vertigini , Malattia di Meniere e problemi cervicali
- 11. Acufeni e Malattia di Menière
- 12. Ereditarietà, Famigliarità e Genetica nella Malattia di Meniere
- 13. Malattia di Maniere: la diagnosi
- 14. Malattia di Meniere Dieta
- 15. Malattia di Meniere Terpia farmacologica – Microser-Vertiserc-Jarapp
- 16. Sindrome di Meniere e Stress
- 17. Si può guarire dalla Sindrome di Meniere?
- 17 bis. Cattivo funzionamente della Protesi acustica
- 18. Malattia di Meniere Facebook
- 19. Sindrome di Meniere Testimonianze
1- Che cos’è la Malattia o Sindrome di Meniere
Quando le vertigini si associano ad altri tre sintomi, cioè acufeni (rumori auricolari) , cali improvvisi dell’udito e senso di ovattamento e di “pienezza” dell’orecchio, la diagnosi prende il nome di “Malattia di Meniere”.
Tale nome deriva da Prospero Meniere, il medico francese che descrisse per primo questa malattia.
2- Malattia di Meniere: i sintomi
La denominazione nosologica di Malattia di Meniere è puramente convenzionale, e risponde ad un paradigma scientifico impostato sulla malattia. Gli esperti hanno deciso che, se sono presenti 4 sintomi (ipoacusia, vertigini, acufeni e senso di pienezza-fullness), si fa diagnosi di malattia di Meniere; se sono 3 no, ma se poi arriva il quarto, allora sì: la diversa diagnosi prima e dopo il completamento del quadro clinico dipende dal paradigma scientifico impostato sulla malattia: se manca la vertigine o l’acufene, sintomi patognomonici , non è Meniere. Se però cambiamo paradigma e lo impostiamo sul paziente, che è sempre lo stesso, si tratta di un paziente menierico in cui l’espressione clinica si è completata nel tempo.
3- Malattia di Meniere: quali sono le cause e cosa provoca la sindrome di Ménière?
Idrope endolinfatico
La base patogenetica della Malattia di Meniere è ancora oscura, ma da almeno 70 anni vene ipotizzata risiedere nell’Idrope Endolinfatico EH, cioè in, un eccesso del liquido presente nel vestibolo, con sintomi vertiginosi, e nella chiocciola, con effetti sull’udito, o in entrambi.
Idrope e Meniere
Nell’uso comune dei termini sembrano essere pressochè sinonimi. In realtà, la denominazione nosologica di Malattia di Meniere descrive convenzionalmente un quadro clinico, mentre la vera patologia risiede nell’Idrope.
L’Idrope, però, non si è per decenni mai vista in un paziente VIVO. Era, e per gran parte è ancora oggi, un riscontro oggettivo solo in sede autoptica su cadavere, presente però solo in alcuni menierici, ma non in tutti; inoltre presentano idrope anche pazienti non menierici: andrebbe quindi considerata un importante fattore di rischio, un marker, piuttosto che una CAUSA galileiana, nell’impossibilità di verificare se, caso per caso, ci sia davvero. Oltretutto spesso la storia clinica del paziente riscontra successive diagnosi di altra sindrome vertiginosa (Neurite Vestibolare, Labirintite, Vertigine Parossistica Posizionale Benigna VPPB, Emicrania Vestibolare se presente anche cefalea: vai alle pagine relative), o altre diagnosi sfumate (Sindrome menieriforme, sindrome idropica) fino all’insorgere di tutti i 4 sintomi patognomonici che, alla fine, fanno porre diagnosi di Meniere.
Del resto, che l’Idrope sia accertata o no, che i sintomi siano 4 o 3, che sia Meniere completa o no, la terapia è uguale, e rimane impostata sull’ipotesi che comunque nel paziente sia presente l’Idrope (diuretico, betaistina, mannitolo, dieta iposodica e iperidrica). L’Idrope può interessare singolarmente la Chiocciola (Idrope cocleare) o il vestibolo (Idrope Vestibolare): per questo episodi improvvisi di calo di udito e gravi crisi vertiginose si possono avere anche singolarmente, il che fa escludere, almeno provvisoriamente, la diagnosi di malattia di Meniere: quando un Paziente si sente dire “Lei ha un Idrope, non è una vera Meniere”, o le diagnosi più sfumate “stato idropico” o “sindrome menieriforme”, non sa se essere contento o scontento, ma di fatto cambia poco, perchè il trattamento è simile. Del resto il paziente non è particolarmente interessato a conoscere il nome della propria malattia, quanto a uscire dal suo stato fortemente invalidante.
In caso di persistenza dei disturbi nonostante le terapie mediche e comportamentali (dieta iposodica e iperidrica), le possibilità terapeutiche prevedono tecniche aggressive, demolitive e irreversibili quali la gentamicina intratimpanica e la neurotomia del nervo vestibolare.
4- Come si vive con la Sindrome di Meniere?
Non sempre la Malattia di Meniere si presenta fin dall’esordio con l’intero quadruplice corredo sintomatologico (Ipoacusia , Vertigini , Acufeni e Fullness). Può esordire con l’improvvisa insorgenza di uno solo dei 4 sintomi, e con andamento altalenante. In particolare l’acufene viene inizialmente sottovalutato: spesso concede ampie remissioni spontanee, e il paziente è portato a credere che “passi da solo”. Purtroppo, una brutta volta, non passa più, e diventa un problema serio, spesso con progressivo allargamento del quadro clinico ai quattro sintomi patognomonici.
L’aspetto più grave e invalidante è costituito dalle crisi vertiginose devastanti, spesso talmente improvvise da causare cadute. Possono durare qualche decina di minuti, ma anche giorni interi. Sono abitualmente accompagnate da nausea, vomito, sudorazione, scariche diarroiche, grave prostrazione, necessità di restare a letto.
Anche dopo l’esaurimento della crisi, il paziente riferisce spesso il permanere di instabilità posturale e deambulatoria, e vive anche nel terrore che una nuova crisi possa insorgere improvvisamente, magari alla guida o con un bimbo in braccio. La presenza degli altri 3 sintomi patognomonici contribuisce alla grave compromissione della qualità di vita, con lo sviluppo di disturbi d’ansia e depressione.
5- Malattia di Meniere Terapia
Ad oggi, purtroppo, nessuna terapia indirizzata all’Idrope, e quindi alla malattia di Meniere, ha dato grandi risultati: in tutti gli scritti si legge che ad oggi per la Meniere non c’è cura. La Cochrane, autorevolissima istituzione scientifica, non ha accordato certezza scientifica di risultati a nessuno degli approcci terapeutici abitualmente in tutto il mondo impiegati: in particolare, ha concluso che ci sono insufficienti evidenze scientifiche per affermare che la Betaistina (Vertiserc . Microser) abbia un qualche effetto nella Malattia di Menière.

“There is no good evidence about the effect of diuretics on the symptoms of Ménière’s disease and further research is needed.
There is insufficient evidence to say whether betahistine has any effect on Ménière’s disease
In conclusion, this review has not found adequate evidence to prove the effectiveness of positive pressure therapy. Further research is needed.
The two trials included in this review provide insufficient evidence of the beneficial effect of endolymphatic sac surgery in Ménière’s disease.
The results of a single trial provide limited evidence to support the effectiveness of intratympanic steroids in patients with Ménière’s disease. This trial demonstrated a statistically and clinically significant improvement of the frequency and severity of vertigo measured 24 months after the treatment was administered. It is important to note that there were a few aspects of the study which we were unable to clarify with the study authors.
Based on the results of the two included studies, intratympanic gentamicin seems to be an effective treatment for vertigo complaints in Ménière’s disease, but carries a risk of hearing loss.”
Solo la Gentamicina Intratimpanica si è dimostrata essere in grado (ma non sempre) di incidere sulle gravi crisi vertiginose, ma è intervento demolitivo, non curativo, oltretutto non privo di possibili danni collaterali. Da notare che la Gentamicina, proprio per la sua natura demolitiva, si attua nella Meniere monolaterale. Purtroppo la Meniere evolve spesso da monolaterale in bilaterale, rendendo poco utile anche la gentamicina che avesse avuto successo prima dell’insorgenza della bilateralità.
6- Meniere e Disfunzioni dell’Articolazione Temporo Mandibolare (ATM)
Alcuni studi e rilievi clinici hanno documentato che numerosi pazienti presentano sintomi auricolari senza patologia dell’orecchio, e suggeriscono in questi casi la consultazione di un Dentista-Gnatologo.
Vari problemi che possono riguardare l’orecchio si attribuiscono infatti ad un conflitto che si può instaurare fra questo e il condilo mandibolare. La Malocclusione Dentaria può indurre una dislocazione della mandibola.
Il condilo, che della mandibola fa parte, venendo a sua volta dislocato, può esercitare un microtrauma sull’Orecchio, che favorisce l’insorgenza di varie patologie (si vedano le pagine dedicate alle Otiti). Tra queste anche varie sindromi vertiginoso fra cui la Malattia di Meniere.
L’incidenza dei sintomi della Malattia di Meniere risulta essere maggiore nei casi di disfunzione dell’ATM rispetto al resto della popolazione. Tali sintomi vengono spesso riferiti in miglioramento o in risoluzione dopo un trattamento odontoiatrico/occlusale mirato ad hoc, e in ricaduta alla sospensione del trattamento stesso.
Per contro, in molti pazienti menierici sono presenti sintomi caratteristici della disfunzione dell’ATM, e un adeguato trattamento della disfunzione articolare è spesso in grado di risolverli o migliorare anche i sintomi della Malattia di Meniere.
Tratto su questa base pazienti affetti da Malattia di Meniere da oltre 30 anni, e, cosa assai difficile per un dentista libero professionista, sono anche riuscito a pubblicare uno studio su una delle riviste scientifiche internzionali di settore più autorevoli: Edoardo Bernkopf · Vincenzo Capriotti · Giulia Bernkopf · Emilia Cancellieri · Andrea D’Alessandro – Alberto Vito Marcuzzo · Caterina Gentili · Giovanni Carlo De Vincentiis · Giancarlo Tirelli: Oral splint therapy in patients with Menière’s disease and temporomandibular disorder: a long-term, controlled study.Eur Arch Otorhinolaryngol. 2022 Aug 26. doi: 10.1007/s00405-022-07604-3. Online ahead of print.PMID: 36018357 Impact factor 3.236 (2021)
In questa videointervista espongo il razionale del mio intervento
7 – L’approccio odontoiatrico-occlusale
Sindrome di Meniere nuove terapie
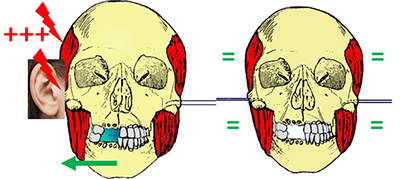
Nell’approccio odontoiatrico-occlusale la terapia è rivolta a ricercare, sulla base dei reperti anamnestici, clinici e radiografici, la postura corretta della mandibola. Viene dunque allestito un disposivo intra-orale in resina acrilica (può essere denominato bite, splint, oral device ecc.) che, grazie alla conformazione decisa caso per caso dal dentista, obbliga il paziente ad atteggiare la propria mandibola nella posizione prescelta e considerata corretta. In questo modo, la mandibola è libera di effettuare tutti i movimenti necessari ad una vita normale, ma non quelli considerati patologici.
Con questo approccio, in parte di conferma diagnostica, in parte già terapeutico, è quindi possibile testare l’effettiva incidenza della malocclusione dentaria e della disfunzione dell’ATM sulla sintomatologia menierica, e sulle vertigini in particolare, il tutto in maniera totalmente reversibile, priva di qualunque rischio biologico: in caso di insuccesso la rimozione del dispositivo ripristinerà esattamente la situazione di partenza.
Se la terapia occlusale nelle fase con bite ha successo, dopo un periodo congruo a confermare il risultato positivo (non va dimenticato che la Menière ha un andamento bizzarro, e può presentare periodi silenti), il paziente potrà scegliere se avvalersi a vita del dispositivo intraorale , oppure se passare ad una seconda fase riabilitativa della propria bocca, attraverso un piano di trattamento individuale ortodontico, protesico o misto, a seconda delle condizioni di partenza della propria bocca.
Ovviamente il successo terapeutico dipende anche dal grado di gravità raggiunto dalla malattia, che ogni ritardo rischia di rendere irreversibile.
Fondamentale è anche la determinazione del paziente a sottoporsi ad un trattamento che è di certo inizialmente più scomodo di una pillola da ingoiare. In questa videointervista una paziente, che si è sottoposta a trattamento con bite e successivamente a riabilitazione ortodontico-protesica, racconta la sua storia:
Alla pagina “Casi significativi” sono raccolte alcune testimonianze significative sull’esito della terapia impiegata con successo dal Dr. Bernkopf su Pazienti affetti da Malattia di Menière. Vengono messe in rete, con specifica liberatoria, solo le storie dei pazienti che acconsentono alla pubblicazione di generalità e recapiti, affinchè non si possa dubitare della loro veridicità.
Il caso più bello, ma molto lungo: https://www.studiober.com/prof-antonello-ricci-malattia-di-meniere/ Diagnosi Menière Dott.D. Cuda (RE), Prof.E. Mira (PV) Prof.R. Filipo (Pol. Umberto 1° , Roma).
Video-intervista del Dr. Bernkopf sulla sua terapia occlusale nella Malattia di Menière
8- Malattia di Meniere e Emicrania, Vertigini e Cefalea
L’associazione tra Cefalea e le varie forme di Vertigini, compresa la Malattia di Meniere, è spesso descritta nella letteratura scientifica. In questi casi spesso la Cefalea viene diagnosticata come Emicrania, e come tale assume non solo il ruolo di associazione, il che in sé vuol dire poco, ma anche quello causale sulla Vertigine. In presenza di due fattori che si riscontrano associati si tende a ipotizzarne uno causa dell’altro, fino ad individuare quadri nosologicamente definiti: si può infatti porre diagnosi anche di Vertigine Emicranica, o Emicrania Vestibolare. A volte, però, un terzo elemento, sfuggito all’indagine clinica, può sostenerli entrambi, fornire un’interpretazione logica del complesso quadro clinico, e sopratutto individuare anche un possibile percorso terapeutico efficace su entrambi, illuminando di luce nuova anche l’associazione fra Emicrania e Meniere.
La denominazione nosologica di Malattia di Meniere è puramente convenzionale, e risponde ad un paradigma scientifico improntato sulla malattia: gli esperti hanno deciso che, se sono presenti 4 sintomi (ipoacusia, vertigini, acufeni e fullness), si fa diagnosi di malattia di Meniere; se sono 3 no, ma se poi arriva il quarto, allora sì: se il paradigma scientifico fosse orientato al paziente, si dovrebbe prendere atto che il paziente è sempre lo stesso, e che il quadro clinico si è arricchito di un quarto sintomo, in un paziente che alla fine viene definito menierico perchè la quadruplice espressione clinica si è nel tempo completata.
Lo stesso vale per l’Emicrania: il suo paradigma scientifico è orientato a definirla malattia “primaria” di cui cioè sono ignote le cause.
Se il medico impiegasse un paradigma scientifico orientato sul paziente, bisognerebbe ampliare l’approccio diagnostico, e coinvolgere altri sintomi, potendosi così dare diversa interpretazione all’Emicrania, che spesso vera emicrania non è, come anche a molte Sindromi vertiginose, fra cui la stessa Malattia di Meniere.
La malocclusione dentaria, se comporta una dislocazione anche lieve della mandibola, e quindi dei suoi condili, può generare sia la cefalea che la vertigine:
1) Lo squilibrio dei muscoli della masticazione può sostenere una cefalea con meccanismo muscolo tensivo.
2) Il conflitto che si instaura fra uno e entrambi i Condili mandibolari e l’ Orecchio può sostenere l’insorgenza di vertigine.
Disfunzione Temporo Mandibolare e Cefalea
La classificazione della cefalee, secondo l’International Headache Society del 2018 individua una basilare distinzione in due gruppi: cefalee primarie, cioè prive di una causa conosciuta, e secondarie, sintomo cioè di altre malattie.
CEFALEE PRIMARIE
01 – Emicrania
02 – Cefalea di tipo tensivo
03 – Cefalee autonomico-trigeminali
04 – Altre Cefalee Primarie
CEFALEE SECONDARIE
05 – Cefalea associata a trauma o lesione cranica e/o cervicale
06 – Cefalea associata a patologie vascolari
07 – Cefalea associata a patologia intracranica non vascolare
08 – Cefalea da assunzione o sospensione di sostanze esogene
09 – Cefalea associata ad infezioni
10 – Cefalea associata a disturbo dell’omeostasi (origine metabolica)
11 – Cefalee o dolori facciali associati a patologie del cranio, collo, occhi, orecchi, naso e seni paranasali, denti, bocca o di altre strutture facciali o cervicali.
12 – Cefalea attribuita a disturbo psichiatrico
13 – Lesioni dolorose dei nervi cranici e altri dolori faciali
14- Altri disturbi cefalalgici
Ai punti dal 5 al 13 della classificazione internazionale sono dunque indicate le Cefalee Secondarie, cioé sostenute da un’altra patologia: fra queste, al punto 11 ci sono le cefalee secondarie che derivano dalla bocca, accorpate peraltro con una certa confusione ad altri distretti anatomici che in particolari condizioni possono causare cefalea (cranio, collo, occhi, orecchi, naso e seni paranasali, altre strutture facciali o craniche ).
L’esclusione dell’ipotesi che un paziente soffra di una cefalea secondaria ad altre patologie dovrebbe necessariamente precedere la formulazione di una diagnosi di cefalea primaria.
L’incidenza delle problematiche cranio-mandibolari nella patogenesi della cefalea non è mai stata chiarita: la ricerca si dedica pressoché esclusivamente alle cefalee primarie, Emicrania e Tensiva in particolare. Le caratteristiche cliniche di una cefalea secondaria derivante dalla bocca possono essere spesso molto simili a quelle di una primaria: ciò comporta che non sia facile porre diagnosi differenziale tra le due quando un paziente presenti sia cefalea che malocclusione dentaria con disfunzione dell’Articolazione Temporo Mandibolare (ATM). Rimane così il dubbio che molte cefalee, nelle conclusioni epidemiologiche, oltre che nelle decisioni terapeutiche,
La classificazione delle Cefalee dell’IHS del 2004 e del 2018, pur definendo frequente (“common”) questa tipologia di cefalea punto 11, la riteneva legata “ai così detti Disordini temporo Mandibolari”, il cui trattamento risultava efficace anche sulla cefalea: Come detto sopra, però la cefalea può comunque essere sostenuta con meccanismo muscolo-tensivo da un problema di malocclusione con malposizione mandibolare e condilare, anche non configurante un vero TMD.
Fig.1 Una laterodeviazione mandibolareinduce compensi posturali della colonna cervicale, che possono contribuire all’insorgenza di cefalea (cervicogena) che di vertigini
La classificazione IHS del 2004 individuava un ottimo criterio diagnostico: “La Cefalea si risolve entro tre mesi e non ricorre, dopo trattamento efficace del disordine dell’ATM (“Headache resolves within 3 monts, and does not recur, after successful treatment of the TMJ Disorders”). Era un ottimo criterio, perché il trattamento con bite è in grado di riposizionare correttamente la mandibola anche quando la malocclusione dento-scheletrica non si associa ad un conclamato TMD, ma sostiene comunque una cefalea con meccanismo muscolo-tensivo.
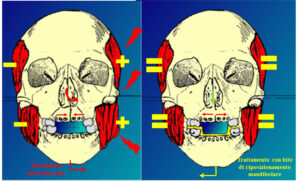
Fig. 2 L’applicazione di adeguati dispositivi intraorali di riposizionamento mandibolare , ricentrando la mandibola,rimuove il conflitto tra ATM e Orecchio, potenzialmente responsabile delle vertigini, e riequilibra la muscoltura il cui stato tensivo può sostenere la cefalea.
Purtroppo questo criterio nella revisione del 2018 è stato eliminato.
L’emicrania classica, che si ritiene abbia un quadro tipico e inconfondibile, in particolare per le caratteristiche dell’aura. In realtà le disfunzioni dell’ATM possono avere un corredo sintomatologico (nausea, vomito, vertigini, “scintille” agli occhi) che a volte può simulare un’aura o assomigliarle, e generare così un errore diagnostico. Anche la presenza di un’anamnesi famigliare positiva per cefalea orienta verso una diagnosi di emicrania, e fa temere una prognosi sfavorevole. La medesima osservazione, invece, suscita motivo di fiducia (oltre a costituire elemento di conferma diagnostica) se i componenti dello stesso nucleo familiare, come spesso succede, sono accomunati dalla medesima conformazione anatomica cranio mandibolare che venga a configurare uno dei quadri predisponenti alla cefalea punto 11 da malocclusione. Infatti questi quadri clinici, pur per gran parte geneticamente determinati e caratterizzati da familiarità, sono modificabili con un adeguato trattamento occlusale, con potenziale successo anche sulla cefalea degli altri familiari affetti.
Se un dentista/gnatologo ipotizza una cefalea punto 11 e la tratta, in caso di successo terapeutico ottiene contestualmente anche la sostanziale conferma dell’ipotesi diagnostica, ma se il caso non riferisce chiari miglioramenti, deve riconoscere l’insuccesso: ciò costituirà anche diagnosi di esclusione, e il paziente cercherà una seconda opinione e un altro percorso diagnostico-terapeutico presso altri specialisti.
Per questo il paziente rischia di mantenere la convinzione di soffrire di una patologia primaria, senza che si sia ipotizzato il possibile ruolo patogenetico della sua bocca. È frequente che un dentista- gnatologo riscontri e tratti con successo cefalee ritenute primarie e trattate come tali anche per decenni.
Da notare infine che una malposizione mandibolare indotta dalla malocclusione, oltre a coinvolgere in vario grado anche l’ATM, può accompagnarsi a problemi cervicali . E‘ poco sostenibile che questi possano essere davvero causati da un problema localizzato nell’ATM: è più logico che i rapporti fra TMD e colonna cervicale siano mediati da una malposizione mandibolare legata alla malocclusione dentaria , che sulla colonna comporti compensi posturali (si usa in tal caso la denominazione Disturbi Cranio Mandibolo Vertebrali), favorendo così anche l’insorgenza indiretta di una componente cefalalgica abitualmente denominata “cervicogena”, peraltro accomunata ai problemi di bocca e denti nello stesso punto classificatorio 11 dell’IHS.
9- Malocclusione, Disfunzione Temporo Mandibolari e Vertigine
Vertigini e instabilità posturali sono tra i sintomi lamentati con maggior frequenza da pazienti affetti da disfunzioni dell’Articolazione Temporo Mandibolare e del sistema cranio-mandibolo-vertebrale, tanto che anche in letteratura scientifica si riscontra l’indicazione a richiedere l’intervento del dentista-gnatologo, esperto in questo argomento, in casi di pazienti vertiginosi in cui non si evidenzino motivazioni otologiche. Un nostro recente lavoro ha evidenziato il possibile rapporto anche fra le disfunzioni temporo mandibolari e la Malattia di Meniere.
Da notare che è stata riscontrata anche una frequente anomala risposta vestibolare nei pazienti che presentano Apnee nel Sonno (OSAS) , tanto da ipotizzare un ruolo patogenetico dell’OSAS sull’insorgenza di vertigini: il trattamento per via occlusale può dare contemporaneamente soluzione ai tre problemi.
Il campo si allarga, ma un cerchio si chiude, se si considera che la Sindrome delle Apnee Ostruttive nel Sonno (OSAS) può sostenere l’insorgenza di “Cefalea associata a patologie metaboliche”, punto 10 della classificazione IHS: la malocclusione con retrusione mandibolaren (retromicrognazia) è una frequente causa di russamento notturno con Apnee nel Sonno (OSAS), per il conflitto che insorge fra la base della lingua e la parete faringea, dove si si colloca l‘ostruzione causa dell’Apnea. La retrusione mandibolare, come già detto, sostiene anche il conflitto fra l’Articolazione Temporo Mandibolare e l’Orecchio.
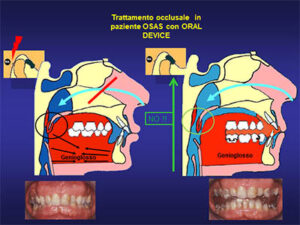
Fig.2 Una Malocclusione con retrusione mandibolare può sostenere la sofferenza dell’ATM , il conflitto di questa con l’Orecchio e il restringimento del lume faringeo fino al suo collasso, responsabile del russare e dell’Apnea nel Sonno. I dispositivi di riposizionamento mandibolare possono trattare contemporaneamente tutte e 3 le patologie.
Applicando un paradigma scientifico orientato sul paziente, anche se preoccupato specialmente da Vertigini e Cefalea, l’approccio anamnestico e diagnostico dovrebbe allargarsi al paziente, e considerare altri sintomi:
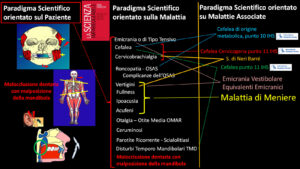
Nella tabella 1 , ciascuno dei sintomi della colonna centrale può avere autonomia nosologica come malattia, ed essere affrontata, nell’ambito di paradigmi scientifici orientati appunto su ciascuna malattia, da singoli diversi specialisti. Alcuni sintomi, affrontabili singolarmente, se associati (colonna di destra) possono essere riuniti in un’unica denominazione nosologica : Vertigini, Acufeni, Fullness e Ipoacusia, possono essere riferiti al paradigma della Malattia di Meniere; se è presente anche emicrania, i due paradigmi possono risultare associati, o confluire in quello di “Emicrania vestibolare” (“Equivalnte Emicranico” nel bambino). La Cefalea può rientrare fra le primarie, Emicrania e Tensiva in particolare, ma se è presente una problematica cervicale, a sua volta affrontabile specialisticamente, può rientrare nel paradigma scientifico e quindi nella diagnosi della “Cefalea Cervicogena” e prevederne la terapia interdisciplinare.
Anche i Disturbi Temporo Mandibolari (TMD) costituiscono un patologia a sé stante, caratterizzata dalla presenza di sintomi patognomonici: Dolore, rumori articolari, difficoltà nei movimenti mandibolari, blocco articolare (locking). Il rapporto con l’Occlusione dentaria è controverso, perché , applicando un paradigma scientifico orientato sulla malattia (TMD) e ricercando nell’occlusione la causa diretta e lineare , non la si trova: in una patologia multifattoriale sarebbe peraltro addirittura inutile cercarla. Ponendo invece al centro dell’attenzione il paziente, e allargando l’anamnesi ai sintomi sopra elencati, l’Occlusione dentaria, configurata in Malocclusione con malposizione mandibolare eventualmente presente, può fornire un’interpretazione patogenetica molto diversa. Anche i Disturbi Temporo Mandibolari (TMD) fanno infatti parte della “Patologia di Confine”. L’effetto patogeno di alcune malocclusioni relativamente alle problematiche ATM può rimanere asintomatico molto a lungo, e manifestarsi con TMD assai tardivamente, sia per quanto riguarda l’insorgenza del dolore, che relativamente alla “meccanizzazione e anatomizzazione” della disfunzione: incoordinazione condilo meniscale, limitazione funzionale per degenerazione del disco e artrosi condilare. Questi ultimi, attribuibili ad un processo degenerativo, e lo stesso dolore possono impiegare anche decenni per manifestarsi clinicamente, ma ben prima, anche in età pediatrica, come nell’Otite Media Acuta Ricorrente, con una ATM sostanzialmente silente, si può individuare un ruolo della Malocclusione dento-scheletrica nel riscontro delle varie Patologie di Confine extraocclusali sopra considerate nelle colonna centrale, che possono risultare di competenza del dentista pur riguardando distretti extraodontoiatrici: purchè si applichi un paradigma scientifico orientato sul paziente e non sulla singola malattia.
Il vero problema della Gnatologia non sono esclusivamente i TMD, ma con paradigma scientifico orientato suol paziente, riguarda tutta la “Patologia di Confine” che può essere sostenuta dalla Malocclusione Dento-Scheletrica, per gli effetti che questa può avere non solo sull’ATM ma sull’intero sistema corporeo, con o senza la presenza di conclamati TMD, che dell’argomento costituiscono solo una parte, tendenzialmente tardiva e spesso la meno grave.
Conclusione
Alla luce di quanto sopra illustrato è opportuno sottolineare che, anche se in presenza di cefalea e di vertigini gli specialisti di primo riferimento sono storicamente il Neurologo e l’Otorinolaringoiatra-Vestibologo, è bene che ci si preoccupi anche di una contestuale considerazione del problema in ambito gnatologico. Aeguendo un paradigma scientifico orientato sul pazien te, l’indagine diagnostica deve allargarsi anche ad altri sintomi potenzialmente presenti, che lo specialista di abituale primo riferimento tenderebbe ad ignorare.
10- Vertigini, Malattia di Menière e problemi cervicali
La vertigine può essere sostenuta anche da problemi alla colonna cervicale. Viene denominata Sindrome di Neri Barré Lieau un quadro clinico su base neurologica e vascolare originato dalla colonna cervicale, caratterizzato da vertigini e cefalea. I difetti di postura sono alla base del Disturbo Intervertebrale Minore (DIM) codificato da Maigne, ma alla lunga questo problema, inizialmente disfunzionale e reversibile, può organizzarsi anatomicamente e assumere aspetti degenerativi, sia a carico delle vertebre che dei dischi intervertebrali. È però necessario considerare che la problematica della colonna vertebrale non é sempre isolata e fine a se stessa, ma inserita nel generale contesto posturale dell’intera struttura corporea. Può essere considerata, in molti casi, un sistema di compenso di malposizioni che intervengono nei distretti inferiori (bacino, ginocchia, caviglie, piedi) solitamente chiamate “Ascendenti”, o superiori (malocclusione dentaria con malposizione mandibolare sopratutto) solitamente denominate “Discendenti”.
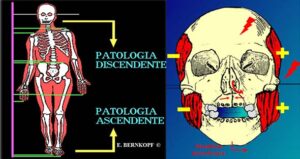
La postura del cranio rispetto alla colonna cervicale e alla cintura scapolare non è determinata solo dai muscoli del collo che connettono direttamente questi sistemi, ma anche da un altro sistema muscolare indiretto formato dai sottoioidei, dai sopraioidei e dagli elevatori della mandibola.
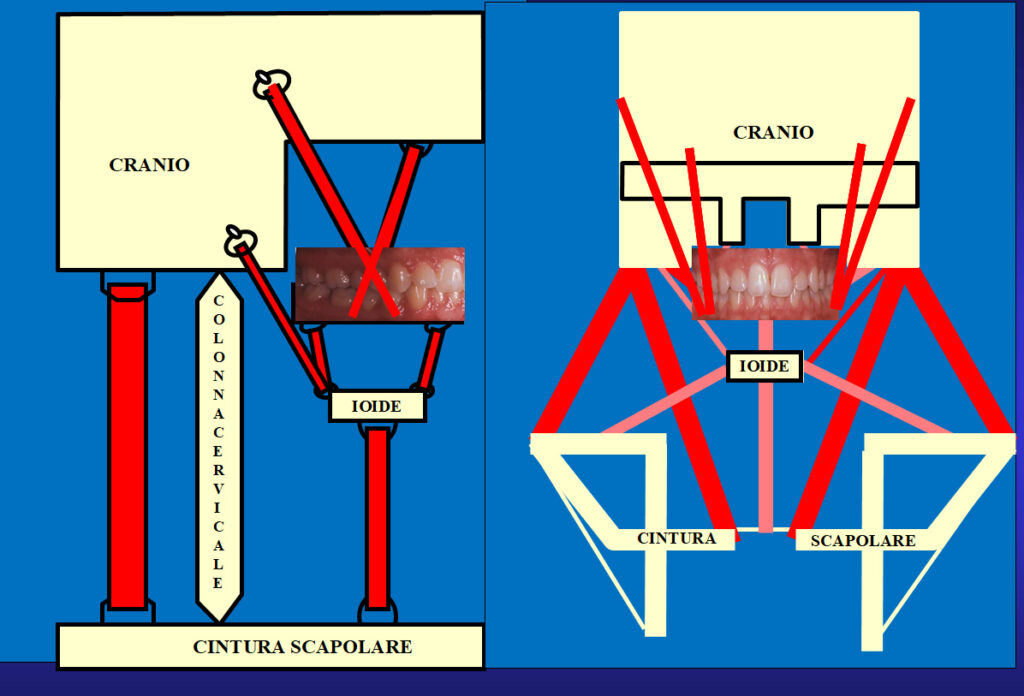
Una dislocazione sagittale della mandibola favorisce un aumento delle curvature lordotiche se la mandibola è retrusa (corta e all’indietro) , una rettilineizzazione se protrusa. Infine una laterodeviazione della mandibola favorisce per compenso un atteggiamento scoliotico a esse italica. Questo è peraltro uno schema scolastico , che può prevedere ampie variazioni soggettive.
Ansia e Stress nei problemi cervicali, nella vertigine e negli acufeni e nella Malattia di Meniere
La postura della mandibola è dunque pienamente coinvolta (anche se spesso trascurata) nella postura del sistema cranio-vertebrale. Anzi il suo ruolo va opportunamente rivalutato in considerazione del fatto che la mandibola è l’unico elemento macroscopicamente mobile del cranio, e viene coinvolta non solo in molte funzioni normali (masticazione, fonazione, deglutizione) e patologiche (bruxismo, serramento) ma partecipa attivamente anche all’interpretazione dei vari stati psicologici di una persona.
L’ansia e lo stress possono giocare un ruolo importante, ma quando presenti, trovano nella bocca un organo bersaglio particolarmente recettivo: nello stress si stringono le mascelle e si bruxa di più, per cui qualunque problema che può trovare nella bocca una sua causa, dallo stress viene enfatizzato.
Il paziente spesso reagisce agli eventi stressogeni con parafuzioni quali bruxismo e serramento, diurni e notturni, che accentuano , se presenti, problemi occlusali, amplificandone gli effetti dannosi.
La componente psicologica e lo stress in particolare costituiscono una concausa predisponente, scatenante o aggravante in un gran numero di patologie, forse in tutte. Il loro riscontro, però, non deve esimere il medico dalla ricerca di elementi patogenetici anatomici e/o disfunzionali , che possono essere rimossi con la terapia, e rendere così anche lo stress , pur presente e difficile da eliminare, più sopportabile e fonte di minori conseguenze. Purtroppo, chi non si occupa di gnatologia (o addirittura ne sorride) spesso non crede quanto i pazienti con problemi gnatologici possono soffrire a causa di questi, e a fronte di racconti drammatici, che ritengono immotivati, sono portati ad ascrivere il problema alla sfera psichica, il che é peraltro comprensibile, perché veder trascorrere anni di dolore e a volte di quasi invaliità senza trovare rimedio, e sentirsi parlare di ansia, stress o depressione é per il paziente davvero deprimente: in quelle condizioni saremmo un po’ “schizzati” tutti, e la diagnosi in tal senso in fondo sarebbe corretta , anche se fuorviante rispetto al vero problema, che é somatopsichico, non psicosomatico.
Il ruolo di chiropratici, osteopati, fisioterapisti
Da notare che se è una malocclusione dentaria con malposizione mandibolare a indurre un compenso posturale della colonna cervicale, l’attività encomiabile del più bravo fisioterapista o osteopata o chiropratico non potrà che avere effetti scarsi e di breve durata, perchè la mandibola , dopo qualunque manipolazione, tornerà ad occupare la postura individuata dall’intercuspidazione dentaria, che nessuna manipolazione può cambiare senza l’intervento del dentista. Pertanto, il trattamento della colonna cervicale deve sempre accompagnarsi ad una attenta considerazione di eventuali problemi craniomandibolari e occlusali, e viceversa.
11- Acufeni e Malattia di Menière
Si veda la pagina dedicata all’Acufene.
L’acufene è uno dei 4 sintomi patognomonici della malattia di Meniere, spesso il primo a comparire, addirittura anni prima che l’insorgenza di gravi vertigini orientino verso la diagnosi di Malattia di Meniere. Quando insorge , viene sottovalutato: all’inizio spesso concede ampie remissioni spontanee, il paziente è portato a credere che “passi da solo”. Purtroppo, una brutta volta, non passa più, e diventa un problema serio.
Quello che dicono i Colleghi Otorinolaringoiatri, cioé che “gli acufeni sono la loro tomba” rappresenta in qualche modo la realtà, nel senso che si tratta di una patologia molto ostica al trattamento.
L’acufene può essere un sintomo di una disfunzione dell’Articolazione Temporo Mandibolare (ATM). Se si infilano i mignoli nei meati acustici esterni con i polpastrelli verso l’avanti, e si muove la mandibola in apertura a chiusura, ci si rende conto dell’intimo rapporto fra Articolazione Temporo Mandibolare (ATM) e orecchio, e di come tale rapporto possa essere potenzialmente traumatico, a seconda che lo stop determinato dall’intercuspidazione dentaria fermi la rotazione all’indietro che il condilo compie quando si chiude la bocca. Questo infatti può avvenire correttamente se il morso è normale, o troppo tardi se il morso è profondo o la mandibola è all’indietro (retrusa). Quando la mandibola è biretrusa il problema tende ad essere bilaterale, quando é (o è anche) laterodeviata, il problema è monolaterale o prevalente da un lato.
Il conflitto con il condilo mandibolare può riguardare anche la Tromba di Eustachio, e partecipare a sostenere il problema anche per questa via. Purtroppo l’acufene, se non la tomba, è di certo la bestia nera non solo degli Otorinolaringoiatri, ma anche dei dentisti che si occupano di ATM, perché individua un punto di probabile non ritorno di questo aspetto della disfunzione ATM. Anche se l’acufene è monosintomatico , di solito il discorso non vale: è difficile che la disfunzione ATM provochi SOLO un acufene e non altri sintomi.
E’ necessario quindi considerare se compaiono anche altri sintomi di disfunzione ATM (cefalea, cervicalgia, dolore auricolare e all’ATM, rumori articolari con i movimenti della mandibola, vertigini, russare notturno con apnee, ostruzione nasale ecc.), e di valutare la qualità dell’acufene: costante o con momenti di silenzio, intensità sempre uguale o variabile, tempo di insorgenza .
Il trattamento prevede l’applicazione di una placca intraorale di riposizionamento mandibolare, opportunamente conformata ad hoc, simile ad un bite, da portarsi 24 ore al giorno (pasti esclusi) per un tempo congruo a poter trarre qualche conclusione sull’efficacia di questo trattamento (almeno 6 mesi, ma per l’acufene può essere necessario più tempo).
L’importanza della prevenzione nell’insorgenza dell’acufene
È opportuno, per tutto quanto sopra, individuare nella terapia dei disturbi dell’ATM oltre che la possibile soluzione di un problema all’Articolazione, anche un significato di carattere preventivo sulla eventuale insorgenza della sintomatologia otologica più refrattaria al trattamento, quale è appunto l’acufene.
Articolo : https://www.studiober.com/wp-content/uploads/2024/11/Acufeni-compresso.pdf
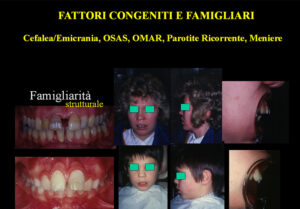
12- Ereditarietà, Famigliarità e Genetica nella Malattia di Meniere
Fattori genetici: circa il 10% delle persone affette da sindrome di Menière ha un familiare nelle due generazioni precedenti con una storia di vertigini episodiche. Questo suggerisce una predisposizione genetica, cioè che esista una famigliarità legata alla malattia. Se però si considera che la malattia di Meniere può essere legata alla bocca in malocclusione, bisogna considerare che anche la malocclusione è spesso comune a molti appartenenti alla stessa famiglia, per cui la famigliarità della sindrome vertiginosa, così come quella per la cefalea, può essere legata ad una struttura cranio- mandibolare “di famiglia” piuttosto che ad una “malattia di famiglia”.
Lo stesso concetto vale per l’Otite Ricorrente, la Parotite Ricorrente, e la Cefalea quando sono presenti nei gemelli omozigoti. Un significativo 50% dei pazienti affetti da sindrome di Menière soffre anche di Emicrania, rispetto a un’incidenza del 10-15% nella popolazione generale. Questo potrebbe suggerire una comune patogenesi o una sovrapposizione dei meccanismi fisiopatologici, che potrebbero essere legati alla struttura cranio-mandibolare e occlusale, come già descritto al capitolo dedicato ai rapporti fra Meniere ed Emicrania (link).
13- Malattia di Meniere: la diagnosi
Come si è già detto al primo capitolo “Che cos’è la Malattia o Sindrome di Meniere”, la denominazione nosologica di Malattia di Meniere è puramente convenzionale, e risponde ad un paradigma scientifico impostato sulla malattia: gli esperti hanno deciso che, se sono presenti 4 sintomi (ipoacusia, vertigini, acufeni e snso di pienezza-fullness), si fa diagnosi di malattia di Meniere: la diagnosi è dunque puramente clinica.
La vera patologia consisterebbe nell’Idrope, cioè in un eccesso del liquido presente nel Labirinto e nella Coclea , che però non si è per decenni mai visto in un paziente VIVO: era, e per gran parte è ancora oggi, un riscontro oggettivo solo in sede autoptica su cadavere, presente però solo in alcuni menierici, ma non in tutti; inoltre presentano idrope anche pazienti non menierici. Si tratta quindi di una diagnosi presuntiva.
Oltretutto spesso la storia clinica del paziente vede successive diagnosi di altra sindrome vertiginosa (Neurite Vestibolare, Labirintite, Vertigine Parossistica Posizionale Benigna VPPB, Emicrania Vestibolare se presente anche cefalea), fino all’insorgere di tutti i 4 sintomi patognomonici che, alla fine, fanno porre diagnosi di Meniere. Se il quartetto di sintomi della Meniere non è completo si può diagnosticare come “Meniere probabile o Meniere possibile”. Se è presente anche cefalea, si può parlare di associazione Meniere-Emicrania, ma anche di Vertigine Emicranica o Emicrania Vestibolare (vai al capitolo “Malattia di Meniere e Emicrania, Vertigini e Cefalea”).
Solo da poco tempo con una Risonanza Magnetica particolare è possibile evidenziarla nel vivente: si tratta però di un esame difficile da eseguirsi, illustrato nei congressi, ma ben poco impiegato nella comune quotidiana pratica clinica. Anche nell’affrontare un singolo caso, quindi, ad oggi l’Idrope rimane comunque un’ipotesi presuntiva: andrebbe quindi considerata un importante fattore di rischio, un marker, piuttosto che una CAUSA galileiana, nell’impossibilità di verificare se, caso per caso, ci sia davvero. Inoltre, se il riscontro con RM diventasse routinario, nulla cambierebbe nella terapia, che di certo in caso di positività clinica (presenza dei 4 sintomi , in particolare delle crisi vertiginose invalidanti) verrebbe confermata; ma quale sarebbe il comportamento terapeutico in caso di negatività? Che l’Idrope sia accertata o no, che i sintomi siano 4 o 3, che sia Meniere completa o no, e sopratutto in presenza del quadro clinico conclamato con i 4 sintomi patognomonici, la terapia rimane la stessa (diuretico, betaistina, mannitolo, dieta iposodica e iperidrica), e rimane impostata sull’ipotesi che comunque nel paziente sia presente l’Idrope, anche se non evidenziata nell’esame strumentale.
La diagnosi clinica, oltre che sul riscontro dei 4 sintomi patognomonici (Vertigini, Acufeni, Fullness auricolare, Ipoacusia) si basa anche sul riscontro di altri elementi, fra i quali:
- Esame Audiometrico: inizialmente si riscontra una ipoacusia, dapprima fluttuante, ma tendente a diventare stabile e ingravescente.
- Potenziali evocati vestibolari (Vestibular Evoked Myogenic Potentials, VEMP),
- Analisi del Nistagmo – videonistagmografia
- Esami di funzionalità vestibolare: il test termico prevede di irrigare entrambe le orecchie per 30 secondi alternando acqua calda e fredda, e osservando l’eventuale comparsa di nistagmo.
- Il test dell’equilibrio di Romberg si esegue con il paziente in piedi con gli occhi chiusi: si verifica uno sbandamento verso il lato affetto.
- Il test di Fukuda prevede di far marciare sul posto a occhi chiusi il paziente, che devia verso il lato affetto.
14- Malattia di Meniere dieta
Come si è detto, la base patogenetica della Malattia di Meniere, comunque tuttora oscura, da almeno 70 anni vene ipotizzata risiedere nell’Idrope Endolinfatico EH, cioè in un eccesso del liquido presente nei canali e nel sacco vestibolari (responsabile dei sintomi vertiginosi) e nella coclea (con effetti sull’udito), o in entrambi.
Va comunque sottolineato che la presenza di Idrope Endolinfatico, anche se riportata nelle diagnosi abitualmente formulate, rimane comunque un’IPOTESI, sia nei termini generali quale causa della Sindrome di Meniere, sia per quanto riguarda la sua presenza effettiva caso per caso.
Tuttavia, poiché il ruolo dell’Idrope, ancorchè ipotetico, è consensualmente accettato dagli esperti, la dieta è finalizzata al tentativo di ridurre l’ipotetica presenza di Idrope, nella speranza di normalizzare il volume e le carattaristiche biochimiche dell’endolinfa. Viene dunque prescritta una dieta iperidrica (bere molta acqua) e iposodica, limitando al massimo cioè l’uso del sale da cucina usato come condimento, come anche gli alimenti ricchi di sale: insaccati, prosciutto, pesce conservato, molluschi, formaggi stagionati, patatine, popcorn, arachidi, mais, olive in salamoia, verdure e legumi in barattolo.
Il Dottor Bernkopf, durante il trattamento con proprio dispositivo intraorale di riposizionamento mandibolare (convenzionalmente chiamato bite), non prescrive né dieta né farmaci. Se il paziente è abituato alla dieta iposodica, proseguirla è comunque salutare, indipendentemente dalla Sindrome di Meniere.
Torna al menù generale Malattia di Menieré
15- Malattia di Meniere Terpia farmacologica – Microser-Vertiserc-Jarapp
Anche se è notorio che per la Sindrome di Meniere non esiste una vera cura, in tutto il mondo ai pazienti menierici viene prescritta l’assunzione di Betaistina. Il suo meccanismo d’azione sui sintomi della sindrome di Ménière non è del tutto chiaro. Si acquista, su ricettazione medica, abitualmente con i nomi commerciali di Microser, Vertiser,-Jarapp o altri. Sono a totale carico del paziente in quanto farmaci di fascia C.
Nonostante la larghissima diffusione di questi farmaci presso i pazienti affetti da Sindrome di Meniere, la Cochrane, autorevolissima istituzione scientifica, non ha accordato certezza scientifica di risultato: ci sono insufficienti evidenze scientifiche per affermare che la Betaistina abbia un qualche effetto nella Malattia di Menière.
Altro argomento simile suggerito: Sindrome di Meniere Microser
16- Sindrome di Meniere e stress
La componente ansiosa può essere certamente in gioco nella Malattia di Meniere, come del resto in qualunque malattia, anzi, in qualunque esperienza di vita. Va però sottolineato che le motivazioni psicologiche sono spessissimo presenti anche nelle disfunzioni dell’Articolazione Temporo Mandibolare. Anche la bocca è un organo di stress, e spesso reagisce agli eventi stressogeni con parafunzioni quali bruxismo e serramento, diurni e notturni, che accentuano , se presenti, problemi occlusali, amplificandone gli effetti dannosi.
Sottolineo che chi non si occupa di gnatologia (o addirittura ne sorride) spesso non crede quanto i pazienti con problemi gnatologici possano soffrire a causa di questi, e a fronte di racconti drammatici, che ritengono immotivati, sono portati ad ascrivere il tutto alla sfera psichica, il che é peraltro comprensibile, perché veder trascorrere anni di dolore senza trovare rimedio, e sentirsi parlare di ansia, stress o depressione é per il paziente davvero deprimente: in quelle condizioni saremmo un po’ “schizzati” tutti, e la diagnosi in tal senso in fondo sarebbe corretta , anche se fuorviante rispetto al vero problema, che é somatopsichico, non psicosomatico.
Purtroppo alla sfera psichica si attribuiscono tutti quei problemi che non si conoscono, non si vedono, non si sanno o non si vogliono vedere: noi tutti vediamo e riconosciamo quello che conosciamo. Il “Tramonto a Montmajour” venne dipinto nel 1888 da Van Gogh, ma l’ignaro proprietario non l’aveva tenuto in alcun conto, credendolo un falso.

Dopo studi accurati il direttore del Museo Van Gog di Amsterdam Axel Rüger nel 2013 ne ha confermato l’attribuzione al grande pittore olandese: da allora viene da tutti ammirato, perché anche chi non sa di arte e pittura conosce Van Gogh. La diagnosi di problema psicologico è anche comoda, perchè nella nostra civiltà una componente di stress si può riscontrare in chiunque, ed è difficilmente smentibile in sè. Però, se un dentista giudica un problema secondario alla bocca , in caso di mancata risoluzione deve riconoscere i proprio insuccesso. Invece, attribuendolo allo stress, il medico o lo specialista di altra branca si scarica da ogni responsabilità e lo ributta addosso al paziente, ma la sua diagnosi non prevede l’onere della prova: il paziente si tiene il problema di fondo, rimane stressato se lo era e lo diventa per disperazione se non lo era.
17- Si può guarire dalla Sindrome di Meniere?
Nella Malattia di Meniere la letteratura scientifica non riconosce né una causa certa né una terapia validata, per cui il concetto di guarigione deve essere espresso con grande prudenza: si suole dire che questa malattia si può curare, ma non guarire. La maggior parte dei farmaci è rivolta ad attenuare la sintomatologia invalidante che il paziente presenta in particolare nelle gravi crisi vertiginose, caratterizzate da vomito, nausea, sudorazione, scariche diarroiche, prostrazione anche per ore. La Gentamicina intratimpanica è intervento demolitivo, come la chirurgia dell’VIII° Nervo (Acustico).
Il Dr. Edoardo Bernkopf applica una terapia innovativa, rivolta al recupero delle funzioni dell’Orecchio, grazie alla rimozione del conflitto con l’Articolazione Temporo Mandibolare. https://www.studiober.com/patologie/malattia-di-meniere/#paragrafo6
Ovviamente il recupero dipende dal grado di reversibilità che hanno raggiunto le componenti cliniche che fanno porre diagnosi di Malattia di Meniere: in pratica, caso per caso, si recupera quello che è recuperabile.
I 4 sintomi della Malattia di Meniere reagiscono al trattamento in maniera non uniforme: gli acufeni, come già detto nel capitolo dedicato, Lrimangono il sintomo più ostico al trattamento (ciò vale peraltro per qualunque trattamento).Le crisi vertiginose, che sono per il paziente la cosa più grave e invalidante, costituiscono invece l’aspetto più favorevole. Ciò è dovuto al fatto che queste passano da momenti anche lunghi decisamente devastanti, a periodi di sostanziale quiescenza e benessere: ciò significa che il problema, per quanto grave, è ancora reversibile, visto che il paziente è in grado di raggiungere, dopo le crisi, condizioni di normalità. La terapia ha quindi prospettive favorevoli, che possono andare da una cessazione “verticale” del problema ad un trend di progressivo miglioramento, che vedrà ancora qualche crisi, ma progressivamente meno gravi e più distanziate.
Si può dunque guarire dalla Malattia di Meniere? Anche nei casi più favorevoli la parola guarigione va usata con molta prudenza, specie in considerazione del fatto che nella letteratura scientifica la guarigione dalla Malattia di Meniere non è prevista. Tuttavia nei casi più favorevoli con il trattamento per via occlusale si può raggiungere un risultato che ci assomiglia molto.
Vai alla pagina “Casi significativi” di Malattia di Meniere, trattati con approccio odontoiatrico: https://www.studiober.com/category/meniere/
17 bis – Cattivo funzionamente della Protesi acustica
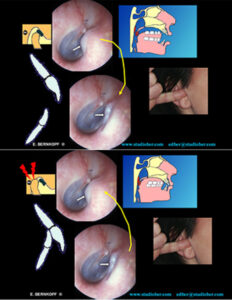
ll conflitto che può instaurarsi fra l’Articolazione Temporo Mandibolare e l’Orecchio a causa di una malocclusione dentaria con malposizione della mandibola, che può essere un importante elemento patogenetico della Malattia di Meniere e dei sintomi che la identificano (Vertigini, acufeni, ipoacusia e fullness), può interferire anche con il funzionamento dell’apparecchio acustico che, alloggiato nel Condotto Uditivo Esterno (CUE) , può essere interessato dal medesimo cronico microtrauma.
Nella foto si vede un caso particolarmente grave di retrusione condilare che invade il CUE a bocca chiusa , e lo libera quando il paziente apre la bocca: è evidente che in questo paziente la protesi acustica probabilmente funzionerà male. Il paziente può rendersi conto del grado di invasività del condilo mandibolare nel proprio CUE, infilando i mignoli con il polpastrello in avanti e aprendo e chiudendo (bene) la bocca ripetutamente. Il trattamento adeguato con dispositivi intraorali simili ad un bite, ma conformati ad hoc, può essere utile ad affrontare il problema.
Torna al menù generale Malattia di Menieré
18- Malattia di Meniere su Facebook
È possibile iscriversi al Gruppo Facebook : https://www.facebook.com/groups/228452756482782 “Articolazione Temporo Mandibolare, Meniere e patologie collegate” , dove il Dr Bernkopf risponde alle domande dei Pazienti. Per entrare a far parte del gruppo è necessario rispondere alle domande di ingresso.
19- Sindrome di Meniere Testimonianze
Vai alla pagina “Casi significativi” di Malattia di Meniere, trattati con approccio odontoiatrico: https://www.studiober.com/category/meniere/
Il caso più bello, ma molto lungo:
https://www.studiober.com/prof-antonello-ricci-malattia-di-meniere/ Diagnosi Menière Dott.D. Cuda (RE), Prof.E. Mira (PV) Prof.R. Filipo (Pol. Umberto 1° , Roma).
Vai alla video-intervista del Dr. Bernkopf sulla sua terapia occlusale nella Malattia di Menière:
https://www.youtube.com/watch?v=IhB1c-G_jJc
Videointervista al Dr Bernkopf e ad una Paziente trattata:
https://www.youtube.com/watch?v=07oshg5Ho88
la storia della Paziente è pubblicata nel sito alla pagina ” Casi Significativi” https://www.studiober.com/4390-2/
Altre videointervista:
https://www.youtube.com/watch?v=q6787Bi8x0U
Torna al menù generale Malattia di Menieré
Vedi anche le pagine:
Vertigini , labirintiti http://www.studiober.com/patologie/patologia-dellorecchio/
Disfunzione Tubarica http://www.studiober.com/patologie/patologia-dellorecchio/ v
Parole chiave: Acufeni , Distretti Extrauditivi , Dispositivi di Riposizionamento Mandibolare , Bite, Malattia di Menière, Sindrome di Menier