#Parotite -non solo #Orecchioni:
Parotite Ricorrente
I così detti ”#Orecchioni”, cioè la Parotite epidemica ovunque descritta, non è l’unica forma di Parotite.
Esiste anche una forma di Parotite NON epidemica, diversa dai così detti “Orecchioni”. E’ di origine batterica: prende infatti anche il nome di Parotite o Parotidite Batterica. Mentre i così detti “Orecchioni”, una volta contratti, non recidivano, perchè inducono, come il vaccino, un’immunità che dura a lungo, la Parotite Giovanile NON epidemica, invece, ha la caratteristica di ricorrere in periodiche ricadute.
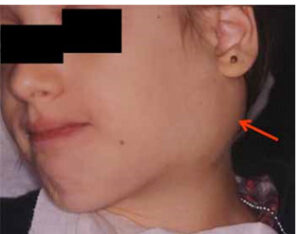
Si presenta con rigonfiamenti improvvisi della #Ghiandola Parotide, spesso complicati da infezione o dalla formazione di calcoli, che vanno ad ostruirne il dotto escretore.
Il problema presenta solitamente un andamento benigno, e va incontro ad autolimitazione; in alcuni casi può invece persistere: purtroppo giungono periodicamente all’osservazione del medico alcuni casi che, nonostante cure adeguate, tendono a recidivare spesso in una forma Ricorrente, anche dopo la spontanea espulsione del calcolo quando era presente, o a cronicizzare, o infine ad evolvere verso complicanze infettive temibili, fino ad esitare in trattamenti chirurgici demolitivi: va ricordato che l’intervento di parotidectomia è gravato dal rischio di lesione del Nervo Facciale.
#Parotite Ricorrente Giovanile
Nel bambino questa forma prende appunto la denominazione di #Parotite Ricorrente Giovanile. Di questa si parla poco, ma in realtà, pur essendo poco diffusa, diventa statisticamente prevalente, perché la vaccinazione ha reso la Parotite Epidemica (i così detti “Orecchioni”) sopra descritta alquanto sporadica.
Nel bambino, al primo episodio si pensa ad un episodio di “Orecchioni” insorto per una incompleta immunizzazione vaccinale, ma alle successive ricadute questa ipotesi diagnostica viene superata, e viene quindi diagnosticata la #Parotite Ricorrente Giovanile. Il gonfiore può anche stabilizzarsi in forma cronica. Al rigonfiamento acuto e doloroso si associano febbre e malessere, ma , nel bambino, raramente si assiste a secrezione purulenta. Le crisi presentano una frequenza, comunque soggettiva, che varia mediamente dai 3 ai 4 episodi all’anno, ma può essere maggiore, anche con un episodio ogni 3-4 settimane. Le crisi durano abitualmente da alcuni giorni a 2 settimane, e se non cronicizzano, si risolvono sostanzialmente in maniera spontanea, indipendentemente dalla terapia: il problema è che recidivano..
Le cause rimangono sconosciute: sono state proposte diverse ipotesi causali, ma nessuna di queste si è a tutt’oggi dimostrata esaustiva.
La parotite ricorrente, come tutte le patologie ricorrenti, trova un’indispensabile e determinante elemento patogenetico nel ”terreno” piuttosto che nell’agente eziologico. Per terreno in questo caso si intende una struttura sfavorevole costituita dall’ipertono del massetere legato alla sfavorevole occlusione dentaria. Il massetere comprime il dotto escretore della parotide, (Dotto di Stenone) che decorre in intimo contatto con il muscolo, causando gonfiore e ristagno salivare. Il ristagno favorisce l’infezione e a volte la formazione dei calcoli. Tutti questi quadri, dal semplice gonfiore, ai calcoli, alle infezioni più gravi, però, sono le complicanze e non la vera patologia: infatti ricorrono nonostante le terapie. Anzi, se i calcoli non vengono riscontrati dall’ecografia o dalla scialografia, il caso clinico resta incompreso, ma se riscontrati portano fuori strada, come tutte le volte che si confonde la causa con l’effetto.
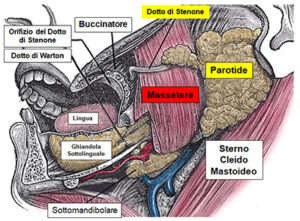 Anatomia della Ghiandola Parotite
Anatomia della Ghiandola Parotite
Anatomia della Ghiandola Parotide: si noti lo stretto rapporto anatomico fra il Dotto di Stenone e il Muscolo Massetere
Con il tempo l’ipertrofia del Muscolo Massetere, responsabile della costrizione del dotto escretore, tende ad aumentare, con il coinvolgimento delle zone ossee di inserzione, in particolare a livello mandibolare. Ciò è talvolta di per sè sufficiente a spingere alcuni pazienti adulti, preoccupati della spiacevole estetica, al trattamento chirurgico, con diagnosi di Ipertrofia “essenziale” del Massetere (Vai alla pagina dedicata: https://www.studiober.com/patologie/ipertrofia-massatere/ ).
E’ evidente come qualunque aumento di tono o di volume del Massetere possa interferire con la normale pervietà del dotto escretore della Ghiandola Parotide (Dotto di Stenone), rallentando il flusso salivare fino a determinarne l’arresto in corrispondenza delle crisi.
Al di là dell’estetica, però, il ristagno crescente di saliva all’interno della ghiandola può favorire l’insorgenza di calcoli e di complicanze infettive: non è il calcolo (spesso addirittura assente) a determinare il ristagno, ma è il ristagno salivare a favorire la precipitazione del calcolo, che infatti, anche se espulso o rimosso, tende a riformarsi.
Il gonfiore della parotide può anche causare lalterazione e l’ispessimento del tessuto ghiandolare, che può diventare cronico e raggiungere anche dimensioni e consistenza notevoli, tanto da far ipotizzare un quadro neoplastico: ciò contribuisce ad allarmare il paziente e ad orientare il curante verso un’ipotesi terapeutica di tipo chirurgico-demolitivo.
Anche dopo l’esclusione di questa diagnosi sfavorevole, peraltro, il continuo ripetersi di episodi spiacevoli di tumefazione, dolore, superinfezione, espulsioni di piccoli calcoli seguite da successive riformazioni, in assenza di ipotesi di trattamento risolutivo, finiscono per portare alla decisione di intervenire chirurgicamente.
Nel bambino il quadro si presenta di solito con reiterati episodi infettivi, che pur domati con l’abituale trattamento medico, tendono a recidivare. Non sempre il fenomeno regredisce spontaneamente, e la sostanziale mancanza di rimedio definitivo, come in tutte le patologie ricorrenti, finisce per preoccupare non poco la famiglia e il curante.
L’indagine diagnostica è solitamente affidata all’ecografia, che rivela per lo più “ #aree ipoecogene ” che sono in sostanza ristagni salivari, con qualche infiltrazione linfocitaria . Il calcolo, se riscontrato, rischia di assumere valore di causa, mentre spesso è l’effetto del ristagno salivare. La scialografia ha un ruolo di approfondimento diagnostico, specie in presenza di ostruzioni (peraltro rare in età pediatrica).
Nell’adulto il trattamento chirurgico, dapprima di tipo esplorativo, spesso evolve in esiti demolitivi, con il rischio aggiuntivo di danni iatrogeni legati sopratutto alla lesione accidentale del nervo facciale.
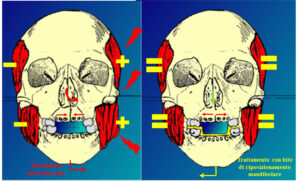
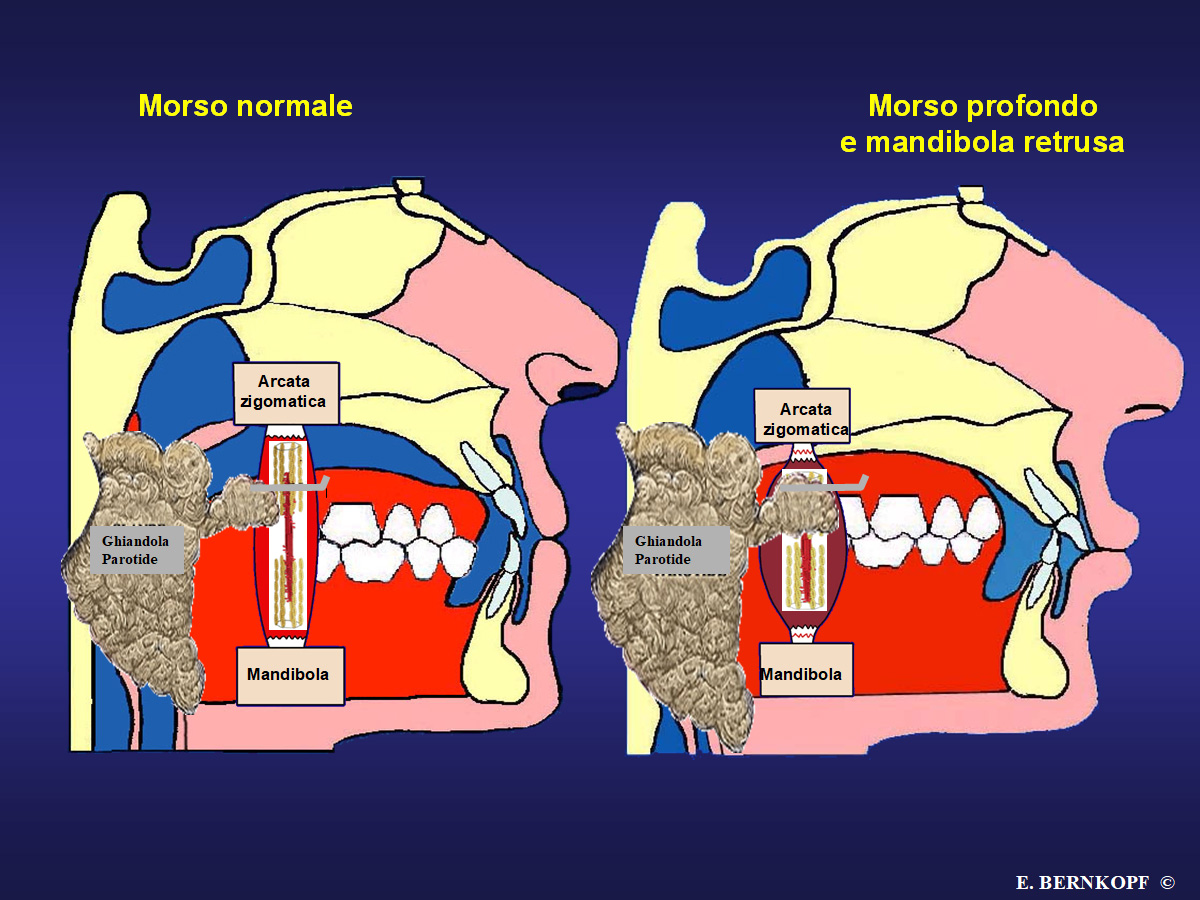
Il problema è in realtà assai spesso legato a malocclusioni dentarie con morso profondo (Vedasi la prossima immagine a destra) e/o latero deviazione mandibolare, che portano come inevitabile effetto all’ipertono del massetere, bilateralmente nel morso profondo, dallo stesso lato della deviazione stessa nelle laterodeviazioni mandibolari. E’ da notare che l’ipertono del Massetere può configurare alla lunga un quadro a sè stante nosologicamente definito, denominato “ #Ipertrofia Essenziale del Massetere ” , vedasi la pagina dedicata: https://www.studiober.com/patologie/ipertrofia-massatere/ ). L’aggettivo “essenziale” rivela la mancanza di spiegazione eziopatogenetica, ma in realtà non si considera che l’ipertono indotto dalla malocclusione alla lunga diventa vera e propria ipertrofia.
Se monolaterale abitualmente si forma dallo stesso lato della laterodeviazione mandibolare (e quindi della ghiandola affetta), perché il paziente è indotto a impiegare prevalentemente una masticazione monolaterale da quello stesso lato.
Immagine a sinistra: Malocclusione con laterodeviazione mandibolare e morso crociato sinistro. A destra: applicazione di dispositivo di riposizionamento mandibolare.
il riscontro di Parotite Ricorrente omolaterale ad una deviazione mandibolare anche minima, è patognomonica e chiarificante nei casi monolaterali o prevalentemente monolaterali.
Il trattamento si articola in due fasi, la prima di conferma diagnostica e di intercettazione reversibile, la seconda, subordinata al successo terapeutico della prima, di trattamento ortodontico vero e proprio.
Nella prima fase viene applicato un apparecchio ortodontico di nostro originale disegno realizzato in resina acrilica su impronta individuale della bocca del paziente. Questa fase si può ancora ascrivere, piuttosto che alla terapia, alla conferma diagnostica dell’ipotesi che sia la malocclusione che il bambino presenta a sostenere il problema parotideo. La conferma del ruolo patogenetico della malocclusione dentaria si ha solitamente con il rapidissimo miglioramento del quadro clinico (fino alla completa risoluzione in pochi giorni) che segue un corretto approccio terapeutico alla malocclusione dento – scheletrica di cui il paziente è portatore.
Il riposizionamento mandibolare attuato dall’apparecchio, oltre a correggere in gran parte lo spiacevole aspetto estetico legato alla laterodeviazione o al morso profondo, permette il rilassamento del Massetere o dei Masseteri prima contratti, e può così di conseguenza risolvere anche la costrizione esterna del dotto di Stenone e il gonfiore della parotide a monte.
Al paziente viene infatti applicata un dispositivo di riposizionamento mandibolare che, eliminando con adeguati spessori interocclusali i contatti fra i denti antagonisti ed essendo dotata di valli di riposizionamento mandibolare opportunamente allestiti, può correggere artificialmente la laterodeviazione mandibolare (Vedi prossima immagine) e il morso profondo (Vedi prossima immagine), e costringe il paziente ad occupare, nel chiudere la bocca, la posizione terapeutica corretta individuata dal dentista.
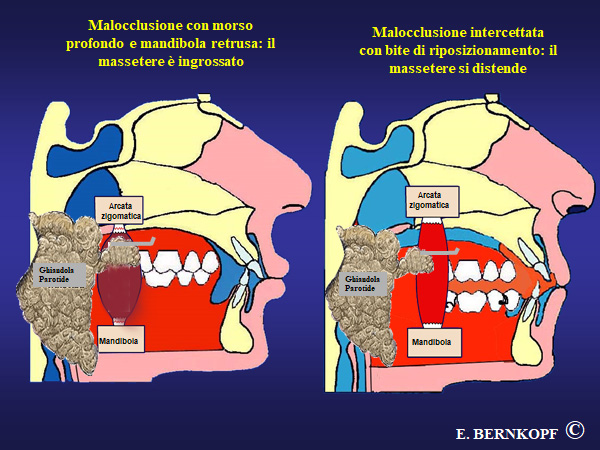
A sinistra: morso profondo: il deflusso della saliva attraverso il Dotto di Stenone è ostacolato dall’ipertono del Massetere. La Ghiandola Parotide si dilata a monte A destra: riposizionamento mandibolare, con allentamento dell’ipertono del massetere: si consente il deflusso salivare e la Ghiandola Parotide si sgonfia.
Da notare che, anche se l’attenzione di medico e paziente è in questi casi concentrata sul problema massetero-parotideo, poichè il caso viene di fatto affrontato con visione globale, si assiste spesso anche alla soluzione degli altri sintomi della malocclusione da cui il paziente fosse eventualmente afflitto (cefalea, otalgia, acufeni, vertigini, cervicalgia: si vedano le pagine del sito dedicate a questi argomenti).
Solitamente il paziente cronico riferisce un immediato beneficio. Nel paziente affetto da crisi ricorrenti, nella nostra esperienza nella maggior parte dei casi le crisi cessano con l’applicazione del device. In qualche caso abbiamo assistito ad una loro drastica diminuzione per intensità e frequenza. Il paziente a volte riferisce di sentire di tanto in tanto l’ “aura” che precedeva le crisi, ma senza il loro effettivo scatenamento.
Una volta ottenuta con questa prima fase la conferma diagnostica e la totale risoluzione del quadro clinico con la cessazione delle ricadute di Parotite, si passa ad una seconda fase, cioè al trattamento ortodontico vero proprio, che é volto a confermare a livello di occlusione dentale la posizione mandibolare corretta individuata nella prima fase.
Va sottolineato che la presenza di malocclusione, condizione preliminare all’impiego di questo schema terapeutico, renderebbe il trattamento ortodontico comunque indicato: resterebbe indicato anche in caso di insuccesso sulla Parotite, perché la Malocclusione andrebbe comunque trattata prima o poi. Questo aspetto, unito alla totale reversibilità e quini alla totale mancanza di rischi biologici, dovrebbero porre l’opzione terapeutica descritta al primo posto rispetto ad altri approcci più invasivi. Inoltre lo stesso trattamento può avere efficacia sugli altri quadri clinici potenzialmente dipendenti dalla malocclusione che fossero eventualmente presenti: cefalea, otalgia, acufeni, vertigini, russare notturno con apnee nel sonno, cervicalgia. In particolare, nel bambino, è spesso contestuale la presenza di Otiti Medie Acute Ricorrenti (OMAR) nello stesso lato in cui si manifestano i gonfiori parotidei.
Videointervista del Dr, Bernkopf sulla Parotite Ricorrente Giovanile: https://www.youtube.com/watch?v=gfplbU4Scd8
Casi significativi: https://www.studiober.com/category/parotite/
Calcoli salivari ( Scialolitiasi)
Il ristagno crescente di saliva all’interno della ghiandola può favorire sia complicanze infettive che l’insorgenza di calcoli. In presenza di rigonfiamenti della Parotide abitualmente, con le varie tecniche per immagini, si va alla ricerca del calcolo, perché si ritiene che possa essere questo a ostruire il dotto e a creare il rigonfiamento a monte.
Quando l’immagine ne conferma la presenza, si può erroneamente ritenere di aver trovato la causa, ma in realtà si confondo la causa con l’effetto. Non è il calcolo, che spesso è infatti assente (nel bambino non c’è quasi mai) a determinare il ristagno. È bensì il ristagno dovuto alla costrizione del Dotto escretore di Stenone a favorire la precipitazione del calcolo. Infatti questo, anche se espulso o rimosso, tende a riformarsi.
Vai ai casi significativi : https://www.studiober.com/category/calcoli/
Vai all’articolo: http://www.medicitalia.it/minforma/gnatologia-clinica/1217-parotite-ricorrente-calcoli-salivari-colpa-denti.html
Vai alla Home Page: https://www.studiober.com/
Bibliografia
- Bernkopf E. Colleselli P. Broia V De Benedictis F.M.: Is recurrent parotitis in childhood still an enigma? a pilot experience. Acta Paediatrica 2008 97, pp. 478–482
- Bernkopf, G.C. De Vincentiis: Parotite (o Parotidite) Ricorrente Giovanile e Malocclusione dentaria. Medico e Bambino pagine elettroniche 2008; 11(9)
- Bernkopf E. Broia V. Approccio gnatologico all’ipertrofia massetero parotidea. Attualità Dentale, n. 12, Anno 199
Parole chiave: Parotite, Orecchioni, Parotite Ricorrente Giovanile, Scialolitiasi, Calcoli Salivari, Ipertrofia del Massetere.
#PAROTITE- #Orecchioni
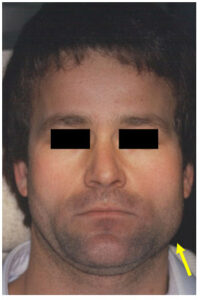
La più nota forma di Parotite è la Parotite Epidemica, abitualmente denominata “orecchioni”. E’ una malattia dovuta ad infezione da Paromyxovirus Parotidis, virus che si insedia soprattutto nelle #Ghiandole Salivari, ma anche nelle alte vie aeree (faringe, laringe e trachea). Comporta, per lo più bilateralmente, un doloroso ingrossamento delle ghiandole salivari, soprattutto della Parotide, febbre anche elevata, cefalea, dolore che si irradia alle Orecchie e che si acutizza alla palpazione dell’angolo della mandibola. Il rigonfiamento delle Ghiandole genera un aspetto caratteristico, perché i padiglioni auricolari sono spinti all’infuori e sembrano più grandi: di qui il termine “#Orecchioni”. Interessa prevalentemente l’età pediatrica, ma può colpire anche gli adulti.
Nel bambino, al primo episodio di rigonfiamento e di infezione della parotide si pensa ad un episodio di “Orecchioni” insorto per una incompleta immunizzazione vaccinale, ma alle successive ricadute questa ipotesi diagnostica viene superata, e viene quindi diagnosticata la #Parotite Ricorrente Giovanile : vedasi la pagina precedente: https://www.studiober.com/parotite-ricorrente/ .